宫颈癌的10个真相,知道的人越多得病的人越少
2022/3/18 腾讯医典她知

被HPV(人乳头瘤病毒)感染,会让很多女生坐卧不安。
“自己怎么感染的?”
“会不会癌变?”
这些问题时不时就会在脑子里冒出来。
关于HPV和宫颈癌的关系,这几个真相你应该尽早明白。
真相1
高危型HPV+持续感染→宫颈癌
迄今为止,宫颈癌是唯一一个已经明确病因的癌症。
HPV病毒家族有二百多个成员,目前已知其中有十几种和宫颈癌关系密切,它们就是高危型HPV:
除了常见的16和18型,还有31、33、35、39、45、51、52、56、58、59和68等型别。
据统计,超过99.7%的宫颈癌都与高危型HPV感染相关[1]。

其实,感染HPV并不等于一定患癌,大多数女性可自动转阴。
只有高危型HPV持续感染,才会让正常的宫颈朝着癌前病变甚至宫颈癌方向发展,而这一过程需要数十年之久[2]。
真相2
中国女性高危型HPV总体感染率约为19%
目前,中国仍然是宫颈癌发病率较高的国家之一。
在对全国29个省份近250万女性HPV检测结果分析后发现,HPV感染率为19.1%,相当于5个女性中会有1人感染[3]。
真相3
有性生活的女性都有感染高危HPV病毒的可能
HPV主要通过“性”来传播,流行病学调查显示,80%的女性一生中至少感染过一次HPV,所以大不可必因此感到羞耻[4]。
对于年轻姑娘,太早有性生活可不是个明智的选择。第一次性生活的时间越靠前,更换的性伴侣越多,病毒就越喜欢你,而且可能不是一种。

真相4
HPV感染并没有症状,需要依靠筛查来发现
HPV的感染,甚至是部分已经发生病变、癌变的女性,并不会产生任何症状。
它只会默默地在女性的宫颈扎根,进而像个“无赖”一样扩张地盘,一传十,十传百,将周围正常的组织同化,成为孕育宫颈癌的摇篮。
然而当有同房出血等症状再去就诊时,往往已经出现了病变甚至已经发展为癌症。
这也是为什么有性生活的女性一定要定期进行宫颈癌筛查的原因。
真相5
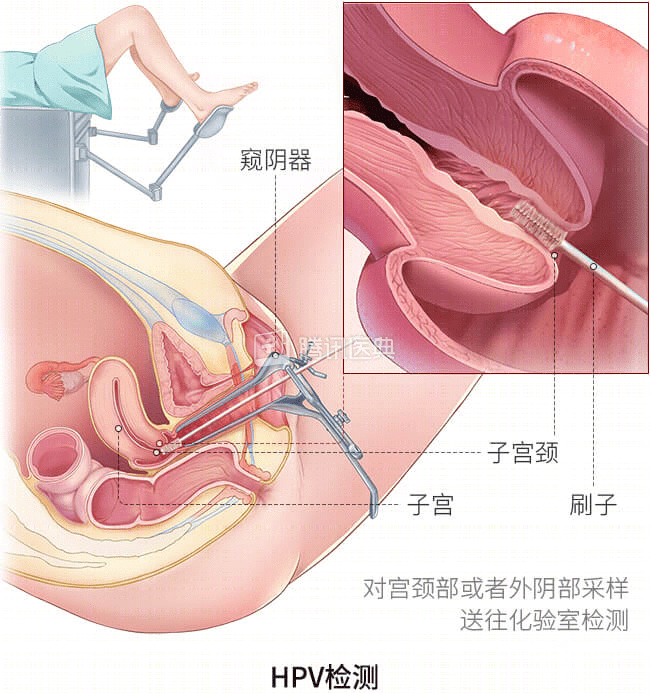
宫颈癌筛查(HPV检测、TCT)要定期做,但也没必要每年做
WHO最新指南推荐,进行宫颈癌筛查的首选已不再是细胞学检查(TCT),而是HPV检测;如果HPV阳性则再进一步检查明确诊断[5]。
当然如果有经济条件,HPV和TCT一起做,检查的结果会更精确一些。
但是,筛查并不需要每年都去做,不仅会增加经济负担,还会增加心理压力。
对于未感染HPV的女性,间隔2~3年复查即可,针对已经感染HPV但细胞学阴性的女性,2年复查即可[5]。
当然,如果是病变治疗后,筛查间隔还要视情况而定。
真相6
发现高危HPV感染或细胞学异常,需要进行阴道镜检查
阴道镜是一面寻找宫颈病变的“放大镜”,能够将肉眼不可见的可疑病灶,通过显色、放大等方式直观展示到我们眼前,以方便医生进行取样后病理诊断。
是否要做阴道镜检查需要医生判断,如HPV或TCT异常,见到出血、排液等可疑体征,病变治疗后随访时才需要。
它是明确诊断的工具,而不是宫颈癌筛查的常规手段[6]。
真相7
我国偏远地区宫颈癌筛查率仅16%,筛查不足是宫颈癌高发和高死亡率的重要原因
宫颈癌筛查的实施,极大程度降低了宫颈癌的发病率和死亡率,但在发展中国家,筛查普及率仍然较低。
目前中国宫颈癌筛查覆盖率仅19%,偏远地区更低,与美国的83%相差甚远[7,8]。
真相8
宫颈癌前期和早期宫颈癌可以治愈
低级别的癌前病变超过50%~60%可在6-24个月内通过加强自身免疫达到转阴,即便是高级别病变和早期宫颈癌也可以通过手术获得治愈[9]。
真相9
HPV疫苗可以预防宫颈癌,但对于已经感染的人群无治疗作用
虽然癌症可怕,但宫颈癌却是可以通过接种疫苗来预防的。
目前在中国可接种的疫苗包括国产二价、进口二价、进口四价和九价。
其中二价和四价疫苗可以预防70%的宫颈癌,九价可以预防92%的宫颈癌。

真相10
接种HPV疫苗后仍要坚持定期筛查
尽管HPV疫苗的保护率很高,但也对一小部分人起不到作用。为了万无一失,宫颈癌筛查还是要定期做。

参考文献
[1]Andersson S, Safari H, Mints M, et al. Type distribution, viral load and integration status of high risk human papillomaviruses in prestages of cervical cancer (CIN)[J]. Br J Cancer, 2005, 92(12):
2195-2200. DOI:10.1038/sj.bjc.6602648
[2]Gravitt PE. The known unknowns of HPV natural history[J]. JClin Invest, 2011, 121(12): 4593?4599. DOI: 10.1172 /JCI57149.
[3]Zhengyu Zeng, R Marshall Austin,Lin Wang,et al. Nationwide Prevalence and Genotype Distribution of High-Risk Human Papillomavirus Infection in China: Analysis of 2,458,227 Test Results From 29 Chinese Provinces, American Journal of Clinical Pathology, 2021;aqab181, https://doi.org/10.1093/ajcp/aqab181
[4]单玮,张涛,张铁军,赵根明.我国女性人乳头瘤病毒(HPV)感染的流行病学现状[J].中华疾病控制杂志,2017,21(01):89-93.
[5]World Health Organization. Global strategy to accelerate the elimination of cervical cancer as a public health problem [EB/OL]. [2021‐07‐14]. https://www. who. int/ publications/i/item/9789240014107.
[6]陈飞,尤志学,隋龙,李双,刘军,刘爱军,章文华,毕蕙,耿力,赵昀,吴丹,李芳,陈丽梅,段仙芝,张淑兰,张国楠,郎景和.阴道镜应用的中国专家共识[J].中华妇产科杂志,2020,55(07):443-449.
[7]HOME C.Cancer screening-United States,2010[J].MMWRMorb Mortal Wkly Rep,2012,61( 3) : 41-58.
[8]DI J,RUTHERFORD S,CHU C.Review of the cervical cancer burden and population-based cervical cancer screening in China[J].Asian Pac J Cancer P,2015,16( 17) : 7401-7407.
[9]单玮,张涛,张铁军,赵根明.我国女性人乳头瘤病毒(HPV)感染的流行病学现状[J].中华疾病控制杂志,2017,21(01):89-93.
内容制作


推荐阅读

源网页 http://weixin.100md.com
返回 腾讯医典她知 返回首页 返回百拇医药